พญ.ฝ้ายคำ ศรีทิภัณฑ์
รศ.พญ. อภิญญา ลีรพันธ์
หน่วยระบบทางเดินอาหาร ภาควิชาอายุรศาสตร์ คณะแพทยศาสตร์ มหาวิทยาลัยเชียงใหม่
ภาวะไตบาดเจ็บเฉียบพลัน (acute kidney injury, AKI) พบได้ถึง 60 % ในกลุ่มผู้ป่วยโรคตับแข็งที่นอนโรงพยาบาล ซึ่งนำไปสู่อัตราการเสียชีวิตที่สูงขึ้นหากไม่ได้รับการรักษาอย่างเหมาะสม
ปัจจุบันมีการเปลี่ยนแปลงเกณฑ์การวินิจฉัยภาวะไตบาดเจ็บเฉียบพลัน ซึ่งส่งผลต่อการประเมินและการรักษาผู้ป่วย โดยในอดีตกลุ่ม Kidney Disease Improving Global Outcome (KDIGO) ได้ออกแนวทางปฏิบัติและเกณฑ์การวินิจฉัย AKI เมื่อมีข้อใดข้อหนึ่งต่อไปนี้
1.ระดับซีรั่มครีเอตินีนเพิ่มขึ้นมากกว่า 0.3 มก./ดล. ภายใน 48 ชั่วโมง หรือ
2.ระดับซีรั่มครีเอตินีนเพิ่มขึ้น 50% ของค่าฐาน หรือ ค่าซีรั่มครีเอตินีนภายใน 7 วันก่อนหน้า หรือ
3.มีปริมาณปัสสาวะน้อยกว่า 0.5 มล./กก./ชม. เป็นเวลาติดต่อกันอย่างน้อย 6 ชั่วโมง
เนื่องจากในการดูแลผู้ป่วยพบว่าหลายครั้งไม่สามารถหาค่าซีรั่มครีเอตินีนภายใน 7 วันก่อนหน้าได้ ทาง International Club of Ascites (ICA) จึงกำหนดให้สามารถใช้ระดับค่าครีเอตินีนที่ต่ำที่สุดภายใน 3 เดือนแทนbaseline ได้ หากไม่เคยมีค่าซีรั่มครีเอตินีนมาก่อน แนะนำให้ใช้ค่าซีรั่มครีเอตินีนที่ต่ำที่สุดระหว่างนอนโรงพยาบาล หรือ ใช้การคำนวณกลับจากค่าอัตราการกรองของไต (eGFR) ที่ 75 มล./นาที/1.73 เมตร²
กลุ่มอาการโรคไตเนื่องจากโรคตับ (Hepatorenal syndrome, HRS) เป็นภาวะแทรกซ้อนที่พบได้ในadvance cirrhosis ซึ่งมีความสำคัญในการวินิจฉัยและรักษา เนื่องจากนำไปสู่อัตราการเสียชีวิตที่สูงขึ้นหากไม่ได้รับการรักษาอย่างเหมาะสม โดยล่าสุดได้มีการแก้ไขเกณฑ์การวินิจฉัยใหม่ดังต่อไปนี้
- มีภาวะตับแข็งและท้องมานน้ำ
- มีการเพิ่มขึ้นของระดับซีรั่มครีเอตินีนอย่างน้อย 0.3 มก./ดล. ภายใน 48 ชั่วโมง หรือ ระดับซีรั่มครีเอตินีนเพิ่มขึ้น 50% ของค่าฐาน (สามารถใช้ผลตรวจล่าสุดภายใน 3 เดือน) หรือ ปัสสาวะออกน้อยกว่า 0.5 มล./กก./ชม. เป็นเวลาติดต่อกันอย่างน้อย 6 ชั่วโมง
- ระดับซีรั่มครีเอตินีน และ ปริมาณปัสสาวะไม่ดีขึ้นหลังจากให้สารน้ำอย่างเพียงพอ เมื่อมีข้อบ่งชี้
- ไม่มีสาเหตุอื่นที่อธิบายภาวะไตวายเฉียบพลัน
โดยเกณฑ์การวินิจฉัยใหม่ ไม่ได้ใช้เกณฑ์การให้สารละลายแอลบูมินเป็นเวลา 48 ชั่วโมง และไม่ได้ระบุว่าต้องหยุดยาขับปัสสาวะ นอกจากนี้ได้กำหนดนิยามใหม่จาก HRS รูปแบบที่ 1 และรูปแบบที่ 2 เป็น HRS-AKI, HRS-AKD และ HRS-CKD โดยแต่ละชนิดจะขึ้นอยู่กับระยะเวลาที่ลดลงของ e GFR ที่น้อยกว่า 60 มล./นาที/1.73 เมตร² หากระยะเวลาน้อยกว่า 3 เดือน จะเรียกว่า HRS-AKD หากระยะเวลามากกว่า 3 เดือนจะเรียกว่า HRS-CKD
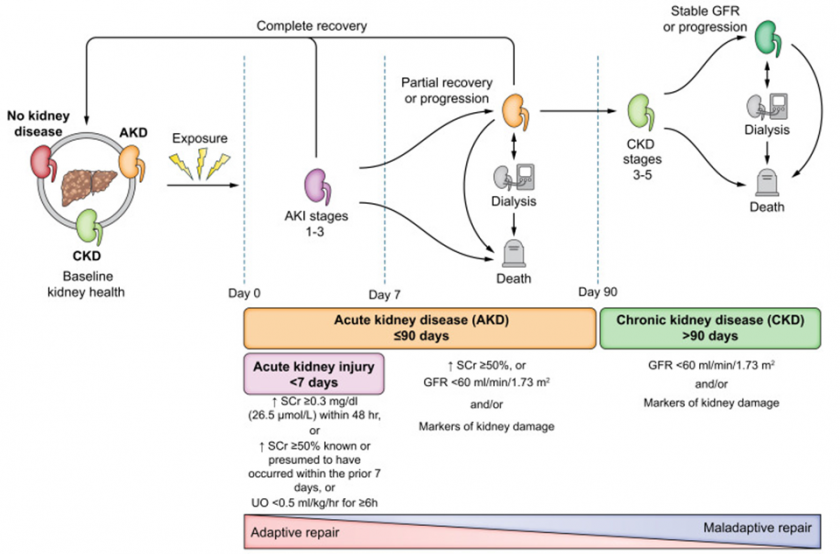
รูปที่ 1 การดำเนินโรคของ ภาวะไตบาดเจ็บเฉียบพลันในกลุ่มผู้ป่วยโรคตับแข็ง
ผู้ป่วยโรคตับแข็งมีแนวโน้มที่จะเกิดภาวะไตบาดเจ็บเฉียบพลัน (AKI) ซึ่งเป็นภาวะแทรกซ้อนที่เกี่ยวข้องกับการเจ็บป่วยและการเสียชีวิตในโรงพยาบาลที่เพิ่มขึ้นอย่างเห็นได้ชัด พร้อมด้วยความเสี่ยงที่จะลุกลามไปสู่โรคไตเรื้อรัง
การวินิจฉัย HRS-AKI ตั้งแต่เนิ่นๆ เป็นสิ่งสำคัญ เนื่องจากการให้ยา splanchnic vasoconstrictors อาจช่วยทำให้ AKI ดีขึ้นในปี 2023 ได้มีการประชุมร่วมกันของ International Club of Ascites (ICA) และ Acute Disease Quality Initiative (ADQI) เพื่อพัฒนาเกณฑ์การวินิจฉัยใหม่สำหรับ HRS-AKI เพื่อให้คำแนะนำแบบให้คะแนนสำหรับการปฏิบัติงาน การจัดการ และหลัง การติดตามผลการจำหน่ายผู้ป่วยโรคตับแข็งและ AKI และเพื่อเน้นลำดับความสำคัญสำหรับการวิจัยต่อไป
พยาธิกำเนิดของโรคภาวะไตวายเฉียบพลันในผู้ป่วยโรคตับแข็ง
การทำงานของตับ ไต และหัวใจ ร่วมกับการมีปัจจัยกระตุ้น ส่งผลให้เกิดภาวะไตวายเฉียบพลันในผู้ป่วยโรคตับแข็ง ภาวะตับแข็งจะมีความต้านทานหลอดเลือดภายในตับสูง แต่หลอดเลือดที่เลี้ยงอวัยวะภายในช่องท้องขยาย จากสารที่ออกฤทธิ์ขยายหลอดเลือด เช่น nitric oxide, prostacyclin และจากสารของแบคทีเรียที่ทำให้เกิดการอักเสบในร่างกาย ทำให้ความดันเลือดและปริมาณเลือดที่ส่งผลต่อการไหลเวียนลดลง ร่างกายจึงตอบสนองโดยการกระตุ้นหลอดเลือดให้หดตัวผ่านระบบ renin-angiotensin-aldosterone ระบบประสาทซิมพาเทติก และสาร argine vasopressin ส่งผลให้เกิดการคั่งของเกลือโซเดียม ยับยั้งการขับสารน้ำออก และในที่สุดทำให้เลือดไปเลี้ยงที่ไตลดลง ซึ่งเป็นกลไกหลักที่ทำให้เกิดภาวะ HRS
ในผู้ป่วยตับแข็งระยะท้าย จะมีการหลั่งสารทำให้หัวใจบีบตัวไม่ดีเท่าที่ควร ส่งผลให้เลือดไปเลี้ยงที่ไตน้อยลงและเกิดภาวะไตบาดเจ็บเฉียบพลันได้ ส่วนกลไกความผิดปกติจากหัวใจที่บีบตัวไม่ดีจนทำให้ภาวะ HRS นั้นหลักฐานยังไม่ชัดเจน
ภาวะการอักเสบทั่วร่างกาย จากการเคลื่อนที่ของแบคทีเรียจากทางเดินอาหารเข้าสู่กระแสเลือด หรือ การติดเชื้อ โดยแบคทีเรียจะสร้างสารในกลุ่ม PAMPS (pathogen-associated molecular patterns) มีฤทธิ์รบกวนการทำงานของท่อไตโดยตรง และทำให้หลอดเลือดที่เลี้ยงอวัยวะภายในช่องท้องขยาย ซึ่งเป็นสาเหตุหลักของการเกิดภาวะ HRS ในเฉพาะผู้ป่วยที่อยู่ในภาวะตับวาย
การวินิจฉัยภาวะไตบาดเจ็บเฉียบพลันในผู้ป่วยโรคตับแข็งที่มีน้ำในช่องท้อง แนะนำให้ใช้สูตร CKD-EPI และ cystatin C (CysC) คำนวณร่วมด้วยจะแม่นยำกว่า ส่วนการใช้ตัวบ่งชี้ทางชีวภาพใหม่ เช่น urinary neutrophil gelatinase-associated lipocalin (uNGAL) ที่มากกว่า 220-250 ไมโครกรัม/กรัมหลังจากให้สารน้ำ ช่วยบ่งชี้ว่าผู้ป่วยมีภาวะ ATN
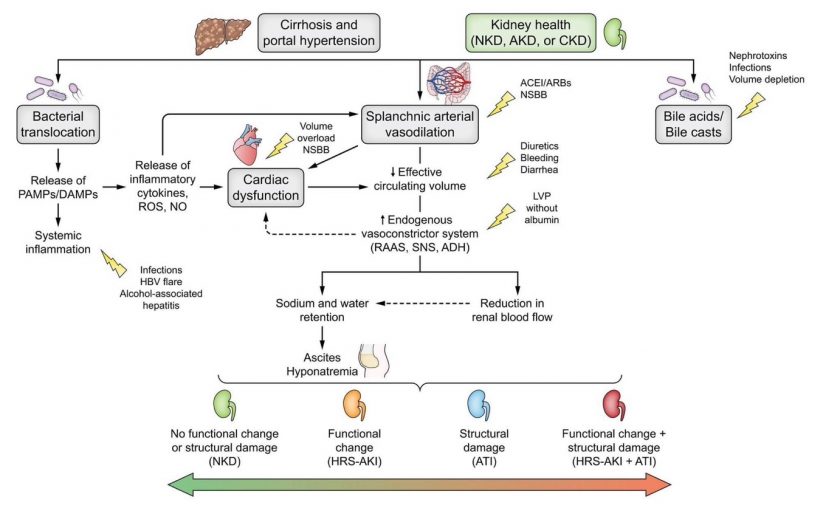
รูปที่ 2 พยาธิกำเนิดของโรคภาวะภาวะไตบาดเจ็บเฉียบพลันในผู้ป่วยโรคตับแข็ง
พยาธิกำเนิดของโรคภาวะไตวายเฉียบพลันในผู้ป่วยโรคตับแข็ง
การทำงานของตับ ไต และหัวใจ ร่วมกับการมีปัจจัยกระตุ้น ส่งผลให้เกิดภาวะไตวายเฉียบพลันในผู้ป่วยโรคตับแข็ง ภาวะตับแข็งจะมีความต้านทานหลอดเลือดภายในตับสูง แต่หลอดเลือดที่เลี้ยงอวัยวะภายในช่องท้องขยาย จากสารที่ออกฤทธิ์ขยายหลอดเลือด เช่น nitric oxide, prostacyclin และจากสารของแบคทีเรียที่ทำให้เกิดการอักเสบในร่างกาย ทำให้ความดันเลือดและปริมาณเลือดที่ส่งผลต่อการไหลเวียนลดลง ร่างกายจึงตอบสนองโดยการกระตุ้นหลอดเลือดให้หดตัวผ่านระบบ renin-angiotensin-aldosterone ระบบประสาทซิมพาเทติก และสาร argine vasopressin ส่งผลให้เกิดการคั่งของเกลือโซเดียม ยับยั้งการขับสารน้ำออก และในที่สุดทำให้เลือดไปเลี้ยงที่ไตลดลง ซึ่งเป็นกลไกหลักที่ทำให้เกิดภาวะ HRS
ในผู้ป่วยตับแข็งระยะท้าย จะมีการหลั่งสารทำให้หัวใจบีบตัวไม่ดีเท่าที่ควร ส่งผลให้เลือดไปเลี้ยงที่ไตน้อยลงและเกิดภาวะไตบาดเจ็บเฉียบพลันได้ ส่วนกลไกความผิดปกติจากหัวใจที่บีบตัวไม่ดีจนทำให้ภาวะ HRS นั้นหลักฐานยังไม่ชัดเจน
ภาวะการอักเสบทั่วร่างกาย จากการเคลื่อนที่ของแบคทีเรียจากทางเดินอาหารเข้าสู่กระแสเลือด หรือ การติดเชื้อ โดยแบคทีเรียจะสร้างสารในกลุ่ม PAMPS (pathogen-associated molecular patterns) มีฤทธิ์รบกวนการทำงานของท่อไตโดยตรง และทำให้หลอดเลือดที่เลี้ยงอวัยวะภายในช่องท้องขยาย ซึ่งเป็นสาเหตุหลักของการเกิดภาวะ HRS ในเฉพาะผู้ป่วยที่อยู่ในภาวะตับวาย
การวินิจฉัยภาวะไตบาดเจ็บเฉียบพลันในผู้ป่วยโรคตับแข็งที่มีน้ำในช่องท้อง แนะนำให้ใช้สูตร CKD-EPI และ cystatin C (CysC) คำนวณร่วมด้วยจะแม่นยำกว่า ส่วนการใช้ตัวบ่งชี้ทางชีวภาพใหม่ เช่น urinary neutrophil gelatinase-associated lipocalin (uNGAL) ที่มากกว่า 220-250 ไมโครกรัม/กรัมหลังจากให้สารน้ำ ช่วยบ่งชี้ว่าผู้ป่วยมีภาวะ ATN
การรักษา
การรักษาภาวะไตบาดเจ็บเฉียบพลัน ลำดับแรกควรตรวจร่างกาย ประเมินสภาวะของสารน้ำในร่างกาย และหลีกเลี่ยงการให้สารน้ำที่มากเกินไป สารน้ำที่แนะนำให้ลำดับแรกคือ crystalloidโดยจะต้องมีการประเมิณการตอบสนองต่อสารน้ำเป็นระยะเสมอ และไม่แนะนำให้ทำการวัดความดันในช่องท้องทุกราย
ในกรณีที่วินิจฉัยภาวะ HRS ให้เริ่มยากลุ่ม vasoconstrictor therapy โดยให้ Terlipressin ร่วมกับ20-25% albumin และแนะนำให้ปรับเพิ่มขนาดยาทุก 24 ชั่วโมงในกรณีที่ระดับซีรั่มครีเอตินีนลดลงไม่ถึงร้อยละ 25 และปรับเพิ่มขนาดยาทุก 4 ชั่วโมง หากค่า Mean arterial pressure (MAP) เพิ่มขึ้นน้อยกว่า 10 มิลลิเมตรปรอทจากค่าฐาน แนะนำให้หยุดยาเมื่อซีรั่มครีเอตินีนลดลง 0.3 มก./ดล. หรือมีผลข้างเคียงจากยา หรือ ค่าการทำงานของไตไม่ดีขึ้นหลังจากให้ยาขนาดสูงสุด 48 ชั่วโมง หรือ มีข้อบ่งชี้ที่ต้องได้รับการบำบัดทดแทนไต หรือให้ยาระยะเวลา 14 วันแล้วไม่ตอบสนอง ในกรณีที่ไม่ตอบสนองต่อการรักษาด้วยยาแนะนำให้พิจารณาทำการปลูกถ่ายตับ
การติดตามดูแลผู้ป่วยตับแข็งที่มีภาวะไตวายเฉียบพลันแบบผู้ป่วยนอก
ผู้ป่วยโรคตับแข็งที่เคยมีภาวะไตวายเฉียบพลันเมื่อติดตามแล้วมีโอกาสที่จะกลับมามีภาวะไตวายเฉียบพลันซ้ำ ดำเนินโรคเป็นโรคไตวายเรื้อรัง และเพิ่มโอกาสเสียชีวิต โดยแนะนำให้ติดตามการทำงานของไตและตับภายใน 7 วันถึง 1 เดือนหลังจากออกจากโรงพยาบาล โดยความเร็วในการติดตามขึ้นอยู่กับ ความรุนแรงของภาวะไตบาดเจ็บเฉียบพลัน มีโรคไตเรื้อรัง และโรคประจำตัว เช่น โรคมะเร็ง โรคหัวใจ และโรคเบาหวานร่วมด้วยหรือไม่
สรุป
ปัจจุบันมีเกณฑ์การมีเปลี่ยนแปลงการเกณฑ์วินิจฉัยภาวะ HRS โดยไม่จำเป็นต้องให้สารละลายแอลบูมินเป็นเวลา 48 ชม และไม่ได้ระบุว่าต้องหยุดยาขับปัสสาวะ โดยแบ่งเป็น HRS-AKI, HRS-AKD และ HRS-CKD การรักษาหลักยังคงเป็นการใช้ยากลุ่ม vasoconstrictors ( terlipressin) ร่วมกับ 20-25% albumin ทันทีที่วินิจฉัยว่ามีภาวะ HRS-AKI
Main References
1. Nadim MK, Kellum JA, Forni L, Francoz C, Asrani SK, Ostermann M, et al. Acute kidney injury in patients with cirrhosis: Acute Disease Quality Initiative (ADQI) and International Club of Ascites (ICA) joint multidisciplinary consensus meeting. J Hepatol. 2024;81(1):163-83.




