(Common parasitic liver diseases in Thailand)
รศ.นพ. กิตติยศ ภู่วรวรรณ
ภาควิชาอายุรศาสตร์เขตร้อน คณะเวชศาสตร์เขตร้อน มหาวิทยาลัยมหิดล
โรคตับที่เกิดจากปรสิต
โรคตับที่เกิดจากการติดเชื้อมีหลายสาเหตุ ตั้งแต่ไวรัสตับอักเสบ ฝีในตับจากแบคทีเรีย และอีกสาเหตุหนึ่งที่พบได้บ่อยในประเทศประเทศกำลังพัฒนาหรือในท้องที่ที่สุขลักษณะยังไม่ดี ได้แก่โรคตับที่เกิดจากการปรสิต เนื่องจากตับเป็นอวัยวะที่สำคัญต่อพยาธิสรีรวิทยาของโรคติดเชื้อต่างๆทำให้ตับมักจะเป็นอวัยวะที่มีส่วนเกี่ยวของกับการติดเชื้อปรสิตหลายๆชนิด โดยเชื้อปรสิตที่ก่อโรคในตับมีทั้งเชื้อทั้งในกลุ่มโปรโตซัว (Protozoa) และในกลุ่มหนอนพยาธิ (Helminthes)โดยสาเหตุที่พบได้บ่อยในประเทศไทยคือ ฝีในตับจากเชื้ออะมีบา (amoebic liver abscess) การติดเชื้อพยาธิใบไม้ในตับฟาสซิโอลา (Fascioliasis) และ เชื้อพยาธิใบไม้ในตับโอพิสธอร์คิส (Opisthorchiasis)
เชื้ออะมีบา
เชื้อก่อโรคคือ Entamoeba histolytica โดยการติดเชื้อในระยะแรกจะอยู่ที่บริเวณลำไส้ใหญ่ ในรายที่เกิดโรคเชื้ออะมีบาจะมีการทำลายเนื้อเยื่อของเยื่อบุลำไส้ ในผู้ป่วยบางรายอาจนำไปสู่การแพร่กระจายของเชื้อออกไปนอกลำไส้ได้แก่ตับ สมอง และ ปอด โดยฝีในตับจากการติดเชื้ออะมีบาเป็นการเกิดการติดเชื้ออะมีบานอกลำไส้ที่พบได้บ่อยที่สุด(1) จากข้อมูลในประเทศไทยยังคงพบอุบัติการณ์ของฝีในตับจากเชื้ออะมีบามีประมาณร้อยละ 5 ของฝีในตับทั้งหมด โดยในประเทศไทยฝีในตับจากการติดเชื้ออะมีบาพบมากที่บริเวณชายแดนภาคใต้และภาคตะวันตกของประเทศ และ พบอุบัติการณ์มากในฤดูฝนและเกิดการติดเชื้อในผู้ชายมากกว่าผู้หญิง โดยอัตราการเสียชีวิตฝีในตับที่เกิดจากการติดเชื้ออะมีบาต่ำกว่าฝีในตับจากการติดเชื้อแบคทีเรีย(2) ฝีในตับจากการติดเชื้ออะมีบามีอาการและอาการแสดงหลากหลายตั้งแต่ไม่มีอาการในระยะแรก มีอาการไข้ ปวดบริเวณใต้ชายโครงขวา โดยในบางรายผู้ป่วยอาจมีอาการท้องเสียถ่ายเหลว ลำไส้อักเสบถ่ายเป็นมูกเลือดนำมาก่อน ในรายที่เป็นรุนแรงอาจมีการแตกของฝีหนองในช่องท้องจนนำไปสู่การติดเชื้อที่รุนแรงและเสียชีวิตได้ โดยผู้ป่วยส่วนใหญ่อาจพบอาการที่บ่งชี้ไปถึงฝีในตับได้แก่ ตับโต เจ็บท้องบริเวณส่วนขวาบน ในรายที่เป็นรุนแรงอาจพบภาวะตัวเหลืองตาเหลือง อย่างไรก็ตามมีผู้ป่วยบางส่วนอาจไม่มีอาการไข้ที่ชัดเจน(3) ลักษณะผลการตรวจทางห้องปฏิบัติการที่ผิดปกติอื่นๆที่มีความเกี่ยวของการฝีในตับและอาจพบได้ได้แก่การตรวจพบเม็ดเลือดขาวสูงขึ้น ตรวจพบภาวะซีด และ ระดับอัลบูมินในเลือดต่ำกว่าปกติ นอกจากนี้การตรวจทางรังสีวิทยาปอดอาจพบความผิดปกติโดยพบระดับของกระบังลม(4) การยืนยันการวินิจฉัยฝีในตับจากการติดเชื้ออะมีบาทำได้หลายวิธีโดยได้แก่การส่องตรวจหนองที่เจาะมาได้โดยตรง (fresh smear) มีโอกาสพบเชื้ออะมีบาได้น้อยกว่า 20% การตรวจทางภูมิคุ้มกันวิทยาโอกาสมีผลบวกประมาณ 70-80% ในระยะเฉียบพลันและมากกว่า 90% ในระยะ convalescent การตรวจที่มีความไวสูงในการยืนยันการวินิจฉัยได้แก่การตรวจสารพันธุกรรม (real-time PCR) โดยมีความไวในการวินิจฉัยมากกว่า 95%(5) ฝีในตับจากการติดเชื้ออะมีบา การรักษาหลักคือการให้ยาต้านจุลชีพในกลุ่ม Metronidazole ในขนาด 750 มิลลิกรัมวันละ 3 ครั้ง เป็นเวลา 5-10 วัน(6) ฝีในตับจากการติดเชื้ออะมีบามักจะตอบสนองดีต่อการรักษาด้วยยาต้านจุลชีพ การเจาะระบายหนองมีความจำเป็นในกรณีที่ไม่แน่ใจในการวินิจฉัย อาการไม่ตอบสนองหลังได้รับยาต้านจุลชีพใน 72 ชั่วโมง หนองมีขนาดใหญ่มากกว่า 5 เซ็นติเมตรหรือเสี่ยงต่อการแตกเช่นฝีในตับจากการติดเชื้ออะมีบาที่อยู่ในตับกลีบซ้ายซึ่งมีความเสี่ยงที่จะปริแตกได้มาก(7) การพยากรณ์โรคของฝีในตับขึ้นกับหลายปัจจัยได้แก่ลักษณะพื้นฐานของผู้ป่วยได้แก่อายุ โรคประจำตัว และภาวะแทรกซ้อนที่เกิดขึ้น โดยปัจจัยพื้นฐานที่ส่งผลต่อการพยากรณ์โรคได้แก่ อายุ โรคไตเรื้อรัง ภาวะตับแข็ง และการติดเชื้อ HIV ร่วม(2)
เชื้อฟาสซิโอลา
การติดเชื้อพยาธิฟาสซิโอลา (Fascioliasis) คือการติดเชื้อพยาธิใบไม้ในกลุ่ม ฟาสซิโอลา (Fasciola spp.) จากการรับประทานพืชน้ำที่บนเปื้อนตัวอ่อนระยะเมตาเซอร์คาเรีย (metacercaria) ผู้ติดเชื้อพยาธิฟาสซิโอลาส่วนใหญ่มักจะมีอาการน้อย อาการแสดงขึ้นกับระยะของการติดเชื้อโดนแบ่งออกเป็น 2 ระยะได้แก่ ระยะที่มีการเคลื่อนตัวของตัวอ่อนและระยะติดเชื้อในท่อทางเดินน้ำดี โดยในบางรายอาจพการติดเชื้อนอกตับและทางเดินน้ำดีและในบางกรณีอาจเกิดอาการในลำคอเฉียบพลันหลังรับประทานพยาธิตัวเต็มวัยได้ ผู้ป่วยส่วนมากจะเกิดอาการจากการที่ตัวอ่อนพยาธิฟาสซิโอลาเคลื่อนตัวเข้าสู่ตับผ่านทางเปลือกหุ้มตับและเนื้อตับก่อนที่จะเข้าสู่ท่อทางเดินน้ำดี โดยอาจมีอาการแสดงทางระบบทางเดินอาหารได้แก่ปวดท้อง อืดท้อง คลื่นไส้อาเจียน เบื่ออาหาร เจ็บบริเวณชายโครงข้างขวาส่วนล่าง อาจตรวจพบตับโต และอาจพบผื่นลมพิษ รวมไปถึงตรวจพบระดับเม็ดเลือดขาวชนิดอีโอซิโนฟิลอยู่ในระดับที่ได้บ่อย(8) โดยการการตรวจเอ็กซเรย์คอมพิวเตอร์อาจพบลักษณะรอยโรคในตับใกล้บริเวณเปลือกหุ้มตับ รวมไปถึงในเนื้อตับโดยขอบแขตไม่ชัดเจน อาจพบลักษณะเป็นเส้นหรือเป็นแนวยาวตามทางการเคลื่อนตัวของพยาธิ ลักษณะบริเวณรอยโรคมีความเหลวขุ่นหรือเป็นน้ำคล้ายลักษณะที่พบในฝีในตับ รอยโรคอาจมีการขยับตามช่วงเวลาตามทางการเคลื่อนตัวของพยาธิ (รูปที่ 1)(3) ยาหลักในการรักษาพยาธิฟาสซิโอลาในปัจจุบันคือยาไตรคลาเบนดาโซล (Triclabendazole) โดยการให้ยาในขนาด 10 มิลลิกรัมต่อน้ำหนักตัว 1 กิโลกรัม เป็นเวลา 1 วัน มีประสิทธิภาพในการรักษา มีประสิทธิภาพในการรักษาประมาณ 92%(9) การดื้อยายาไตรคลาเบนดาโซลเป็นปัญหาที่กำลังเกิดขึ้นในหลายภูมิภาคทั่วโลก และจะเป็นปัญหาทางคลินิกในการดูแลรักษาผู้ป่วยพยาธิฟาสซิโอลาในอนาคต(10)
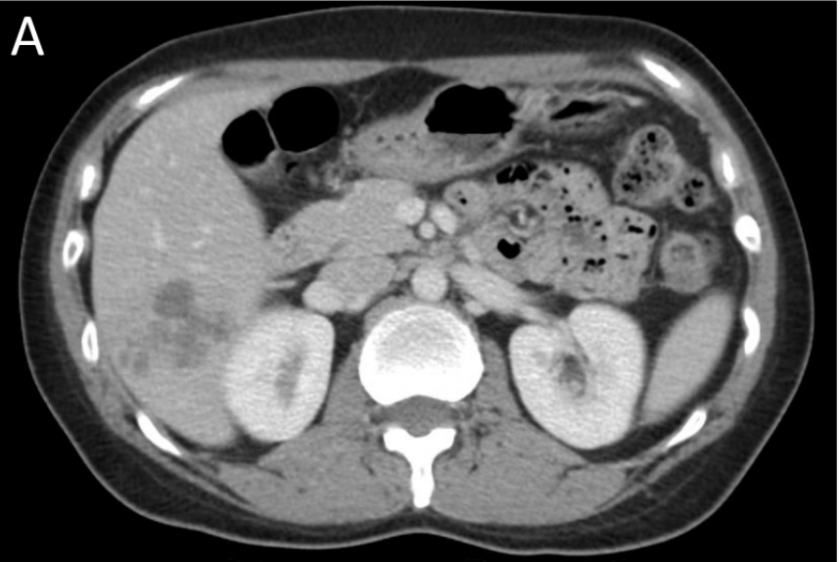
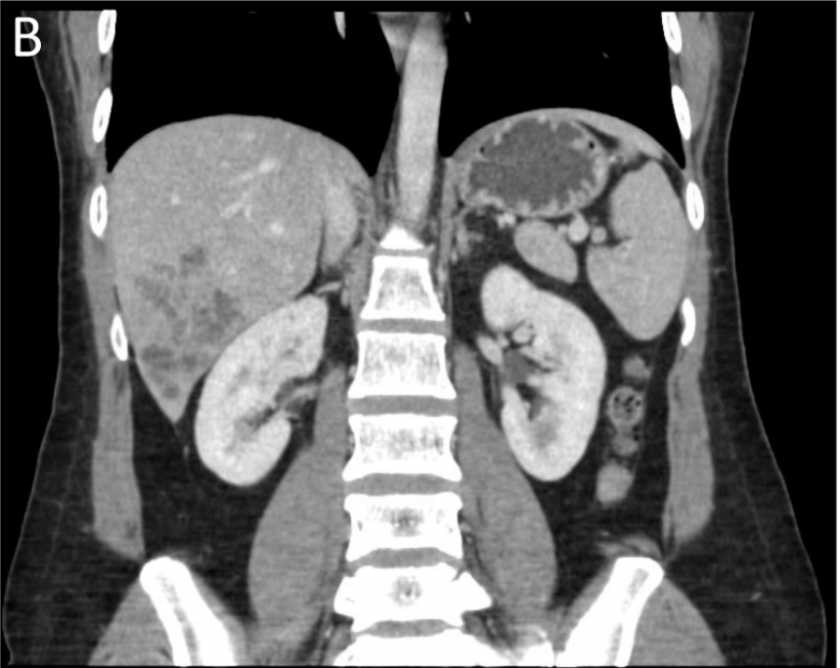
รูปที่ 1 ภาพเอ็กซเรย์คอมพิวเตอร์หลังการฉีดสีของผู้ป่วยยืนยันการติดเชื้อพยาธิฟาสซิโอลาในแนว axial (A) และ coronal (B) พบลักษณะ multiloculated complex cystic lesion with track like hypodense lesion adjacent to liver capsule in hepatic segment 6 (ภาพจาก Poovorawan K. Fascioliasis. Thai J Hepatol 2019;2(1):1-5.(11)
เชื้อโอพิสธอร์คิส
การติดเชื้อพยาธิใบไม้ในตับโอพิสธอร์คิสเป็นการติดเชื้อที่สำคัญและมีอุบัติการการติดเชื้อสูงมากในภาคตะวันออกเฉียงเหนือและเป็นปัญหาทางสาะรณสุขที่สำคัญมากของประเทศไทย(12) การติดเชื้อเกิดจากการรับประทานปลาที่ปรุงไม่สุกที่มีการปนเบื้อนของตัวอ่อนระยะติดต่อ (metacercaria) และตัวอ่อนของเชื้อจะเข้าสู่ออกมาสู่ท่อน้ำดีผ่านทางลำไส้ และโตเป็นตัวเต็มวัยในท่อน้ำดีในตับ การติดเชื้อโดยมากมักไม่มีอาการเฉียบพลัน อาการที่เกิดมักจะเกิดขึ้นจากการติดเชื้อเรื้อรังระยะยาวโดยอายุขัยของพยาธิใบไม้ในตับโอพิสธอร์คิสสามารถอยู่ในตับได้นานกว่าสิบปีส่งผลให้เกิดการอักเสบเรื้อรังของท่อน้ำดีในตับนำไปสู่การหลุดลอกของเยื่อบุผิวทางเดินน้ำดี เยื่อบุขยายตัวและเกิดพังผืดในทางเดินน้ำดีโดยจะเพิ่มความเสี่ยงในการเกิดมะเร็งท่อน้ำดีในระยะยาว โดยองค์การอนามัยโลกจัดให้เชื้อพยาธิใบไม้ในตับโอพิสธอร์คิสเป็นสารก่อมะเร็งทางชีวภาพที่สำคัญกลุ่มที่หนึ่ง(8) การตรวจวินิจฉัยไช่พยาธิในอุจจาระเป็นการตรวจที่เป็นมาตรฐานแต่มีข้อจำกัดในการแยกแยะกับไข่พยาธิใบไม้ชนิดอื่นๆที่มีขนาดใกล้เคียงกันและอาจตรวจไม่พบในรายที่มีพยาธิสภาพของท่อน้ำดีในตับมาก การรักษาโดยยา praziquantel เป็นการรักษาที่มีประสิทธิภาพสูงสำหรับพยาธิใบไม้ในตับโอพิสธอร์คิส โดยการให้ยาขนาด 25 mg/kg 3 ครั้งต่อวัน เป็นเวลา 2 วัน(13) อย่างไรก็ตามพฤติกรรมการรับประทานโดยเฉพาะปลาดิบจากแหล่งน้ำจืดที่มีเชื้อและสุขลักษณะเป็นปัจจัยสำคัญที่ทำให้เกิดการติดเชื้อซ้ำและควบคุมการติดเชื้อได้ยาก การรณรงค์ให้ความรู้และปรับเปลี่ยนพฤติกรรมเป็นสิ่งที่จำเป็นในการควบคุมโรค
เอกสารอ้างอิง
- Wuerz T, Kane JB, Boggild AK, et al. A review of amoebic liver abscess for clinicians in a nonendemic setting. Can J Gastroenterol. 2012; 26: 729-33.
- Poovorawan K, Pan-Ngum W, Soonthornworasiri N, et al. Burden of Liver Abscess and Survival Risk Score in Thailand: A Population-Based Study. Am J Trop Med Hyg. 2016.
- Poovorawan K. Parasitic liver abscess. Principles and Prctice of Fever in the Tropics, 2020: 295-306.
- Poovorawan K, Wilairatana P. Textbook of Gastroenterology: Diagnosis and Current Management. 1 edn, 2017: 425-33.
- Haque R, Huston CD, Hughes M, Houpt E, Petri WA, Jr. Amebiasis. N Engl J Med. 2003; 348: 1565-73.
- Stanley SL, Jr. Amoebiasis. Lancet. 2003; 361: 1025-34.
- Petri WA, Jr., Singh U. Diagnosis and management of amebiasis. Clin Infect Dis. 1999; 29: 1117-25.
- Poovorawan K, Wattanagoon Y. Liver Fluke Infections. Hunter’s Tropical Medicine and Emerging Infectious Diseases Tenth Edition edn, 2020: 922-6.
- Apt W, Aguilera X, Vega F, et al. Treatment of human chronic fascioliasis with triclabendazole: drug efficacy and serologic response. Am J Trop Med Hyg. 1995; 52: 532-5.
- Webb CM, Cabada MM. Recent developments in the epidemiology, diagnosis, and treatment of Fasciola infection. Curr Opin Infect Dis. 2018; 31: 409-14.
- Poovorawan K. Fascioliasis. Thai J Hepatol 2019; 2: 1-5.
- Treeprasertsuk S, Poovorawan K, Soonthornworasiri N, et al. A significant cancer burden and high mortality of intrahepatic cholangiocarcinoma in Thailand: a nationwide database study. BMC Gastroenterol. 2017; 17: 3.
- Bunnag D, Pungpark S, Harinasuta T, et al. Opisthorchis viverrini: clinical experience with praziquantel in Hospital for Tropical Diseases. Arzneimittelforschung. 1984; 34: 1173-4.
Tags: Miscellaneous




